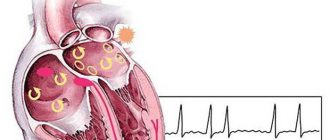
Если синусовая тахиаритмия развивается под влиянием временных факторов, то она не требует лечения и проходит в состоянии покоя. Частые и нерегулярные сердечные сокращения, другие нарушения сердечного ритма вследствие заболеваний организма нуждаются в обязательном наблюдении и врачебном вмешательстве.
Тахиаритмия: причины и механизм развития
Учащенный пульс формируется из-за частых и нерегулярных сердечных сокращений, достигающих от 150-ти до 400 ударов за минуту.
Если ритм сердца в покое не восстанавливается, это свидетельствует о развитии патологического процесса в организме. Основные причины тахиаритмии:
- гипертония;
- порок сердца;
- атеросклероз;
- сердечная недостаточность;
- миокардит;
- ишемическая болезнь;
- перикардит;
- кардиомиопатия;
- инфаркт миокарда;
- сбои работы клапанов сердца;
- синдром Лауна-Ганонга-Левайна (LGL);
- синдром Вольфа-Паркинсона-Уайта (WPW);
- дефект межпредсердной перегородки.
Тахиаритмия развивается из-за следующих заболеваний:
- злокачественные новообразования;
- анемия;
- инфекционные заболевания;
- болезни желудочно-кишечного тракта;
- патологии эндокринной системы;
- поражение легких;
- гормональный дисбаланс;
- хронические болезни почек;
- дисбаланс электролитов;
- лихорадочные состояния;
- сбои вегетативной нервной системы;
- аллергия;
- патологии кроветворной системы.
Факторы, способствующие развитию сбоев сердечного ритма:
- физические нагрузки;
- переедание, лишний вес;
- психоэмоциональное напряжение;
- отравления, похмелье;
- употребление алкоголя, курение;
- побочные эффекты лекарств;
- прием наркотических веществ.
У детей тахикардия в основном формируется при нарушениях в работе вегетативной нервной системы, после усиленной физической нагрузки или вследствие гормональной перестройки организма. Без наличия поражений сердечных структур такое состояние не требует лечения и проходит у подростков самостоятельно.
Сопутствующие симптомы

Тахиаритмия проявляется постоянными сердечными сокращениями более 100 ударов за минуту либо с частотой более 150-ти приступообразно. Основные сопутствующие патологические состояния:
- слабость;
- усиленное сердцебиение, боли в области сердца;
- одышка, нехватка воздуха;
- головокружение;
- чувство озноба;
- дрожь в теле;
- позывы к частому мочеиспусканию, выделение большого количества мочи;
- тошнота;
- усиленное потоотделение;
- предобморочное состояние, потеря сознания.
Осложнения болезни
Без своевременного реагирования и лечения тахиаритмии развиваются состояния, угрожающие жизнедеятельности пациента:
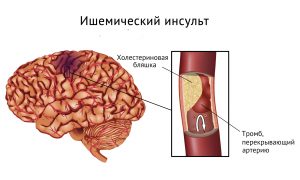
- ишемический инсульт;
- тромбоз;
- сердечная астма;
- отек легких;
- тромбоэмболия сосудов головного мозга, легочной артерии;
- паралич конечностей;
- аритмогенный шок;
- коматозное состояние;
- остановка сердца;
- летальный исход.
Диагностика
Для определения причин тахиаритмии проводятся кардиологические исследования и общая оценка состояния организма. Основные диагностические мероприятия:
- Электрокардиография (ЭКГ). Обследование нарушений работы сердечной мышцы. У ребенка результаты на ЭКГ информативны после 12—14-ти лет.
- Общие анализы (кровь, моча). Оценка состояния организма и мочевыделительной системы.
- Рентгенография. Исследование легких и сердечных границ.
- Эхокардиография (ЭхоКГ). Ультразвуковое обследование сердечных структур, скорость и качество кровообращения.
Дополнительная диагностика:
- Мониторирование по Холтеру (ЭКГ + АД). Круглосуточная запись импульсов и измерение артериального давления. Разница показателей фиксируется на протяжении до 7-ми суток.
- Ангиокардиография. Рентгенологическое определение кровообращения с введением контрастного вещества в вену.
- Электрофизиологическое исследование (ЭФИ). Стимулирование сердечной мышцы для выявления участков поражения.
- Дуплексное сканирование аорты. Изучение кровотока в определенной области.
Лабораторные методы:
- Коагулограмма. Определение свертываемости крови.
- Биохимия. Расширенный анализ крови.
- Анализ гормонов щитовидной железы. Эффективность работы эндокринной системы.
- Маркеры повреждения миокарда. Исследование концентрации белков, определяющее причину нарушений ритма.
- Газовый состав крови. Способность организма усваивать кислород.
- Исследование концентрации препаратов. Анализ биологической жидкости на определение действия лекарств.
- Глюкозотолерантный тест. Выявляет предрасположенность к диабету, анемию.
Лечебные мероприятия

Для устранения проявлений тахиаритмии применяются немедикаментозные, медикаментозные и хирургические методы лечения. Выбор терапии осуществляет врач кардиолог, аритмолог либо кардиохирург. Немедикаментозные действия для пациентов заключаются в устранении провоцирующих факторов, коррекции режима питания и образа жизни. Основные медикаментозные средства описаны в таблице:
| Лекарство | Воздействие | Название |
| Бета-адреноблокаторы | Уменьшают частоту сокращений | «Коргард» |
| Снижают артериальное давление | «Вискен» | |
| Сердечные гликозиды | Регулируют сердечный ритм | «Дигитоксин» |
| Расширяют сосуды | «Коргликон» | |
| Блокаторы кальциевых каналов | Улучшают кровоток | «Ломир» |
| Снимают спазмы | «Локсен» | |
| Антикоагулянты | Предупреждают образование тромбов и осложнения | «Клексан» |
| «Гирудин» | ||
| Блокаторы натриевых каналов | Снижают возбудимость | «Хинидин» |
| Расширяют сосуды | «Мексилетин» | |
| Диуретики | Устраняют отечность | «Верошпирон» |
| Снимают сердечную нагрузку | «Индап» | |
| Транквилизаторы, антидепрессанты | Снижают тревожность | «Труксал» |
| Регулируют нервную деятельность | «Паксил» |
Тахикардия или тахиаритмия регулируется такими видами оперативного вмешательства: стентирование сосудов, пластика межпредсердной перегородки, протезирование митрального клапана, радиочастотная абляция, установка кардиостимулятора. При неэффективности кардиохирургических методов лечения проводится операция по трансплантации сердца.




 (3 оценок, среднее: 4,67 из 5)
(3 оценок, среднее: 4,67 из 5)