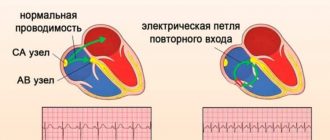
Особым видом нарушений сердечных сокращений, обусловленным раздвоением пути в атриовентрикулярном узле, является реципрокная тахикардия. В основе наджелудочковой аритмии с механизмом re-entry лежит создание своеобразной петли, по которой импульс проходит множество раз, нарушая последовательность проведения импульсной волны. Чаще всего возникает у людей молодого возраста вследствие врожденных аномалий и различных патологий сердца.
Этот вид тахикардии способен иметь скрытое течение.
Причины возникновения
Чтобы лучше понять факторы, влияющие на развитие реципрокной тахикардии, необходимо разобраться в том, как функционирует АВ-узел. Он имеет 2 пути проведения импульсов — быстрый и медленный. При внеочередном сокращении первый путь блокируется и волна проходит по медленному, достигая предсердия. Сразу после этого запускается быстрый и импульс возвращается, создавая, таким образом, замкнутую петлю. Эти атипичные сокращения проявляются в виде тахикардии.
Причиной создания петли re-entry считают врожденные дефекты, но это еще не доказано. Генетики изучают генотип таких больных с целью обнаружить нарушение. Но ученые более склонены к этой гипотезе, поскольку приступы тахикардии чаще возникают у молодых людей и не сопровождаются органическими нарушениями сердечно-сосудистой системы. К факторам риска развития реципрокной тахикардии относятся:

- тяжелые физические нагрузки;
- частые стрессы и неустойчивость нервной системы;
- употребление большого количества кофе;
- курение;
- прием алкоголя;
- нарушение режима сна.
Как распознать: основные проявления
Реципрокная тахикардия возникает внезапно, часто после влияния стрессовых факторов. Больной ощущает свое сердцебиение и пульсацию вен шеи, частота дыхания увеличивается. При этом возможны головокружение, головная боль, тревога, тошнота. Длительность приступа колеблется от нескольких секунд до двух часов. Частота возникновения тахикардии индивидуальна у каждого пациента — приступы могут возникать как ежедневно, так и раз или два в год.
Частота сердечных сокращений больных пароксизмальной тахикардией — 170—250 уд./мин. Начало и конец приступа не сопровождается какими-либо осложнениями и переносится хорошо. Часто больные могут и не подозревать о наличии пароксизма, считая сильное сердцебиение приступом волнения. Но игнорирование патологии не всегда заканчивается благоприятно.
Диагностика
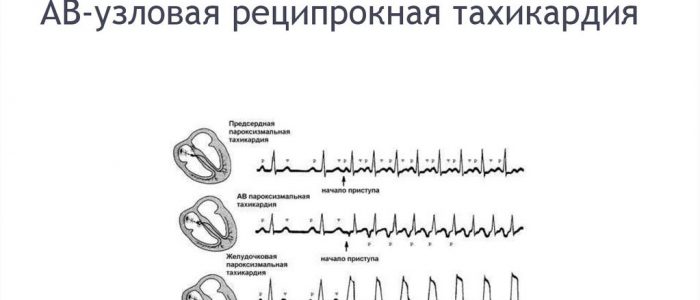
Для постановки диагноза наиболее важным методом исследования выступает электрокардиография. В период между приступами патологических изменений не выявляется, поэтому проведенное ЭКГ в остром периоде заболевания является самым информативным. Когда возникает реципрокная пароксизмальная тахикардия, обнаруживаются следующие изменения электрокардиограммы:
- частота сердечных сокращений — 170—250 уд./мин.;
- отсутствие четкого зубца P, сливающегося с комплексом QRS;
- короткий P — до 40 мс;
- псевдо-R в грудных отведениях.
Данные ЭКГ способны указать доктору на существующую проблему проведения импульсной волны. Для исключения органических нарушений, необходимо провести дополнительные методы диагностики: суточный холтеровской мониторинг, эхокардиографическое исследование сердца, фонокардиографию, УЗИ органов средостения, МРТ. Пароксизмальная форма тахикардии при этих обследованиях патологии не покажет.
Вернуться к оглавлениюЭто будет подтверждением отсутствия других путей поступления внеочередных импульсов.
Лечение реципрокной тахикардии

Пациенты со слабовыраженной симптоматикой, у которых приступы возникают очень редко, специфического лечения не требуют. Они могут однократно использовать седативные средства с целью успокоения. Неотложная терапия при поступлении человека с приступом включает в себя следующие мероприятия: проведение пробы Вальсальвы, массаж каротидного синуса, умывание лица холодной водой. Если эти действия не привели к улучшению состояния больного, необходимо использовать внутривенное введение «Аденозина», «Верапамила» или «Атенолола».
Больным с частыми рецидивами реципрокной тахикардии, которые отказываются от хирургических методов лечения и согласны на постоянный прием препаратов, назначают: «Дилтиазем», «Верапамил», «Амлодипин», «Пропафенон». Врач индивидуально прописывает схему лечения с периодической сменой препарата с целью избежания развития толерантности.
Выраженная симптоматика, нечувствительность к антиаритмической терапии и желание пациента избавится от приступов реципрокной тахикардии требует оперативного вмешательства. Таким больным применяют радиочастотную чрескожную абляцию медленного пути проведения импульсов по АВ-узлу. С помощью этого метода ликвидируется замкнутая петля в проводящей системе сердца.
Вернуться к оглавлениюВозможные осложнения
Игнорирование тяжелых приступов реципрокной тахикардии со временем может привести к учащению их возникновения и ухудшению общего состояния. В дальнейшем это опасно развитием хронической сердечной недостаточности. Отказ от радиочастотной абляции обрекает больного на постоянный прием сердечных препаратов, которые токсично влияют на почки и печень. Все это ведет к нарушению обмена веществ и развитию хронических заболеваний.



 (3 оценок, среднее: 4,67 из 5)
(3 оценок, среднее: 4,67 из 5)